4 ĐIỀU TRỊ
Gồm điều trị giai đoạn cấp, xử trí nhồi máu não trở nặng và điều trị phòng ngừa thứ phát.
4.1. Điều trị giai đoạn cấp
4.1.1. Mục đích:
• Tái thông động mạch và thiết lập lại tuần hoàn.
4.1.2. Điều trị đặc hiệu
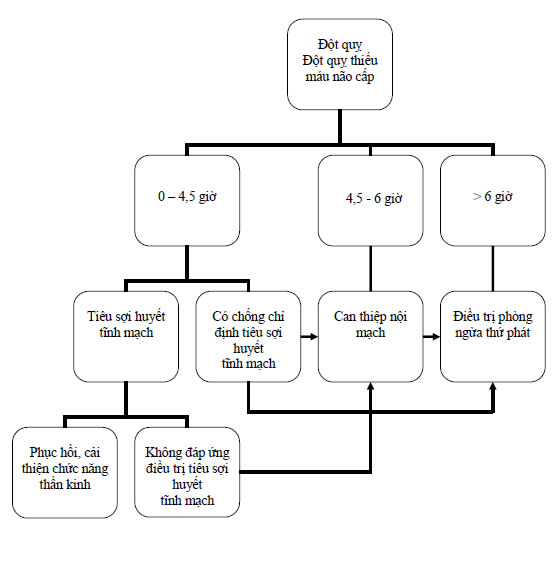
4.1.2.1. Dùng thuốc tiêu sợi huyết đường tĩnh mạch
• Chỉ định và chống chỉ định: (xin xem phụ lục).
• Tiến hành điều trị
TPA (Alteplase) liều 0,6 - 0,9 mg/kg, tổng liều tối đa 90 mg.
- 10% liều thuốc bolus tĩnh mạch trong 1 phút.
- 90% liều thuốc còn lại truyền TM trong 1 giờ.
• Theo dõi sau điều trị
- Bệnh nhân được theo dõi tại đơn vị đơn vị đột quỵ.
- Đánh giá chức năng thần kinh mỗi 15 phút trong thời gian truyền tPA và mỗi 30 phút trong 6 giờ, rồi mỗi 1 giờ trong 24 giờ kể từ khi điều trị.
- Nếu bệnh nhân xuất hiện đau đầu, nôn ói, tăng huyết áp cấp hoặc có xuất huyết da niêm: dừng truyền tPA (nếu còn đang truyền) và chụp lại CT-scan sọ cấp cứu (kiểm tra xem có biến chứng xuất huyết não hay không) và xét nghiệm chức năng đông máu.
- Đo huyết áp mỗi 15 phút trong 2 giờ, sau đó mỗi 30 phút trong 6 giờ, và sau đó mỗi giờ trong 16 giờ. Nếu huyết áp tâm thu (HATT) > 180 mmHg, hoặc huyết áp tâm trương (HATTr) > 105 mmHg. Cần dùng:
+ Truyền Nicardipin 5 mg/giờ, chỉnh liều 2,5 mg/giờ trong 5-15 phút, liều tối đa là 15 mg/giờ; cho đến khi đạt huyết áp mong muốn (HATT < 185 mmHg, hoặc HATTr < 110 mmHg). Kiểm soát huyết áp mục tiêu trong vòng 24 giờ sau khi sử dụng tPA.
- Các thủ thuật như đặt sonde dạ dày, sonde tiểu nên được trì hoãn lại.
4.1.2.2. Điều trị can thiệp nội mạch
❖ Chỉ định
- Bệnh nhân nhập viện trong cửa sổ 0 - 4,5 nhưng có chống chỉ định với tiêu sợi huyết tĩnh mạch.
- Bệnh nhân thất bại với tiêu sợi huyết tĩnh mạch (khi các triệu chứng thần kinh không cải thiện trên lâm sàng và có bằng chứng tắc mạch trên hình ảnh học).
- Bệnh nhân nhập viện trong cửa sổ thời gian 4,5 - 6 giờ tính từ lúc khởi phát triệu chứng đột quỵ
❖ Chống chỉ định
- NIHSS > 30 hoặc hôn mê.
- Triệu chứng thần kinh cải thiện nhanh chóng trước thời điểm điều trị.
- Phụ nữ có thai hoặc đang cho con bú.
- Bệnh nhân dị ứng thuốc cản quang.
- Tăng huyết áp với HATT > 180 mmHg hoặc HATTr > 105 mmHg chưa được kiểm soát tốt.
- Đang dùng kháng đông với INR > 3.0.
- Tiểu cầu < 30.000.
- Đường huyết < 50 mg/dL.
- Giải phẫu mạch máu không thuận lợi cho can thiệp nội mạch.
- Thời gian sống còn ước tính < 90 ngày (do mắc các bệnh lý mạn tính nặng hay ác tính).
- Chụp cắt lớp vi tính sọ não hoặc cộng hưởng từ não có hình ảnh xuất huyết não, hiệu ứng choán chỗ hoặc u nội sọ (trừ u màng não nhỏ).
- Chụp hình mạch máu não có bằng chứng cho thấy bóc tách động mạch cảnh, tắc nghẽn mãn tính hoàn toàn động mạch cảnh đoạn cổ.
♦ Tiến hành điều trị
- Can thiệp lấy huyết khối tại đơn vị chụp mạch máu xóa nền.
- Bệnh nhân sau can thiệp mạch máu sẽ được đưa vào đơn vị chăm sóc tích cực thần kinh trong vòng 24 giờ, theo dõi thần kinh và tim mạch liên tục, không dùng bất kì thuốc kháng đông, chống kết tập tiểu cầu hay thuốc tiêu sợi huyết khác trong thời gian này.
- Chụp cắt lớp vi tính sọ não nếu tình trạng lâm sàng diễn tiến xấu đi, hoặc nghi ngờ biến chứng xuất huyết não.
- Sau 24 giờ, đánh giá tình trạng tái thông mạch máu não bằng MRI não, MRA , CTA hoặc siêu âm xuyên sọ. Đánh giá tình trạng thần kinh theo thang điểm NIHSS, mức độ phục hồi vận động theo thang điểm Rankin hiệu chỉnh. Tất cả bệnh nhân sau khi loại trừ xuất huyết não, tùy thuộc nguyên nhân sẽ đươc dùng thuốc kháng đông hay thuốc chống kết tập tiểu cầu.
4.1.3. Điều trị tổng quát
4.1.3.1. ABCs
- Đảm bảo đường thở thông thoáng (A), thông khí đầy đủ (B), và tuần hoàn ổn định (C).
- Thở Oxy khi có thiếu Oxy, cụ thể khi SpO2 <92%, mục tiêu giữ SpO2 từ 95-100%.
4.1.3.2. Chỉ định nội khí quản
- Thiếu Oxy, suy hô hấp, rối loạn nhịp thở.
- Hôn mê, nguy cơ hít sặc cao.
4.1.3.3. Điều chỉnh huyết áp
Không điều chỉnh hạ huyết áp trong giai đoạn cấp (24 giờ đầu tính từ lúc khởi phát triệu chứng), trừ khi:
- Bệnh nhân được điều trị bằng tPA, hoặc
- Bệnh nhân có tổn thương cơ quan đích do tăng huyết áp cấp (suy tim sung huyết, nhồi máu cơ tim, bệnh não do tăng huyết áp, phình động mạch chủ bóc tách ...), hoặc
- Huyết áp tâm thu > 220 mmHg hoặc tâm trương > 120 mmHg.
Nếu cần điều trị tăng huyết áp, xem xét dùng các thuốc hạ áp tĩnh mạch tác dụng ngắn như nicardipine hoặc labetalol để dễ dàng chỉnh liều phù hợp, với mục tiêu giảm 10-15% trị số huyết áp; không dùng nifedipine nhỏ dưới lưỡi.
Ở bệnh nhân có tụt huyết áp (hiếm gặp), cần tìm nguyên nhân và điều trị theo nguyên nhân, khi cần có thể dùng vận mạch.
PHÁC ĐỒ ĐIỀU TRỊ TĂNG HUYẾT ÁP TRONG NHỒI MÁU NÃO CẤP
+ Không điều trị tiêu sợi huyết
HATT < 220 hoặc HATTr < 120 | - Theo dõi huyết áp, trừ khi có tổn thương cơ quan đích như: bóc tách động mạch chủ, NMCT cấp, phù phổi, bệnh não do tăng huyết áp - Điều trị các triệu chứng khác của đột quỵ như nhức đầu, đau, kích thích, buồn nôn, và nôn. - Điều trị các biến chứng khác của đột quỵ, bao gồm thiếu oxy, tăng áp lực nội sọ, động kinh, hoặc hạ đường huyết. |
HATT >220 | - Labetolol 10-20mg TM trong 1-2 phút |
Hoặc | Có thể lặp lại hoặc tăng liều gấp đôi mỗi 10 phút (tối đa 300mg) |
HATTr | - Nicardipine liều khởi đầu 5mg/giờ TTM, điều chỉnh liều |
<121-140 | để đạt hiệu quả mong muốn bằng cách tăng 2,5mg/giờ mỗi 5 |
phút đến tối đa 15mg/giờ. | |
Mục tiêu giảm 10%-15% mức HA | |
HATTr | - Nitroprusside liều khởi đầu 0.5 pg/kg/phút TTM, theo dõi |
>140 | HA liên tục. |
Mục tiêu giảm 10%-15% mức HA |
Bệnh nhân là ứng viên điều trị tiêu sợi huyết
Trước điều trị
HATT >185 Hoặc HATTr > 110 | - Labetalol 10-20 mg IV trong 1-2 phút, có thể lặp lại 1 lần HOẶC - Nicardipine 5mg/giờ TTM, chỉnh liều mỗi 5 phút đến liều tối đa 15mg/giờ - Nếu huyết áp không giảm và không duy trì được ở mức mong muốn (HATT <185 và HATTr <110) thì không dùng TPA |
Trong và sau điều trị TPA
Theo dõi HA | - Kiểm tra HA mỗi 15 phút trong 2 giờ, sau đó mỗi 30 phút trong 6 giờ, và sau đó mỗi giờ trong 16 giờ tiếp theo. |
HATTr > 140 | - Sosium Nitroprusside liều khởi đầu 0.5 pg/kg/phút TTM và chỉnh liều theo HA mong muốn |
HATT > 230 Hoặc HATTR 121-140 | - Labetolol 10 TM trong 1-2 phút, có thể lặp lại hoặc tăng liều gấp đôi mỗi 10 phút (tối đa 300mg) hoặc bolus liều khởi đầu và sau đó Labetolol TTM 2-8mg/phút. Hoặc - Nicardipine liều khởi đầu 5mg/giờ TTM, điều chỉnh liều |
HATT 180-230 | để đạt hiệu quả mong muốn bằng cách tăng 2,5mg/giờ mỗi 5 phút đến tối đa 15mg/giờ, nếu không kiểm soát được, xem xét chuyển sang Sosium Nitroprusside |
HATT 180-230 | - Labetolol 10 TM trong 1-2 phút, có thể lặp lại hoặc tăng |
Hoặc HATTr | liều gấp đôi mỗi 10 phút (tối đa 300mg) hoặc bolus liều khởi đầu |
105-120 | và sau đó Labetolol TTM 2-8mg/phút. |
4.1.3.4. Chống tăng áp lực nội sọ
- Thông khí đầy đủ, tránh ứ CO2, có thể can thiệp tăng thông khí cơ học nếu có biểu hiện tăng áp lực nội sọ dọa phù não, với pCO2 mục tiêu là 25-35 mmHg.
- Tư thế nằm: cho nằm đầu cao 30 độ sau 24 giờ với điều kiện không có rối loạn huyết động và không có tắc hẹp đáng kể các động mạch lớn.
- Xem xét phẫu thuật giải áp ở bệnh nhân đột quỵ thiếu máu não diện rộng (nhồi máu não ác tính động mạch não giữa).
- Liệu pháp thẩm thấu: Mannitol 20%, TTM nhanh với liều 0,5g/kg mỗi 6 giờ; hiệu quả của mannitol không nhiều và không kéo dài, do đó cần cân nhắc kỹ, nhất là với các bệnh nhân có nguy cơ quá tải tuần hoàn, có bệnh lý tim mạch cần hạn chế dịch, suy thận.
4.1.3.5. Chống nhiễm trùng
- Xoay trở, tránh ứ đàm, tránh hít sặc, tập vật lý trị liệu hô hấp.
- Cho ngồi sớm ngay khi không còn các chống chỉ định.
- Chỉ đặt sonde tiểu khi thật sự cần thiết.
- Dùng kháng sinh phù hợp khi có dấu hiệu nhiễm trùng.
4.1.3.6. Phòng ngừa huyết khối tĩnh mạch và thuyên tắc phổi
- Xoay trở, xoa bóp và tập vận động sớm các chi.
- Cho ngồi, cho vận động sớm ngay khi không còn chống chỉ định.
- Dùng vớ đàn hồi với các đối tượng nguy cơ.
- Sau đột quỵ 48 giờ, xem xét dùng kháng đông phòng ngừa cho các đối tượng nguy cơ cao (bệnh nhân liệt nặng, thở máy).
- Phát hiện sớm huyết khối tĩnh mạch sâu và điều trị kháng đông.
- Phát hiện sớm thuyên tắc phổi và điều trị kịp thời.
- Có thể chọn lựa các thuốc:
+ Enoxaparin 1mg/kg tiêm dưới da một lần/ngày.
Thuốc kháng đông thế hệ mới (Dabigatran, Rivaroxaban, Apixaban), được đánh giá là hiệu quả hơn so với Enoxaparin trong phòng ngừa huyết khối tĩnh mạch sâu trên các bệnh nhân nguy cơ cao.
4.1.3.7. Các điều trị chung khác
- Hạ sốt nếu có sốt.
- Lượng dịch 1,5 - 2 lít/ngày; khi cần truyền dịch: chọn lactate ringer hoặc muối đẳng trương, tránh dùng glucose.
- Điều chỉnh đường huyết (giữ đường huyết <150 mg/dL).
- Điều trị các rối loạn nước và điện giải.
- Đánh giá chức năng nuốt, chỉ định đặt sonde dạ dày qua mũi nuôi ăn ở những bệnh nhân có rối loạn nuốt hay có tình trạng suy giảm ý thức.
- Tránh táo bón và dùng thuốc nhuận trường.
- Chống loét do tỳ đè.
- Tập phục hồi chức năng sớm khi lâm sàng cho phép.
4.2. Xử trí nhồi máu não trở nặng
4.2.1. Kiểm tra ban đầu khi bệnh nhân trở nặng
- Kiểm tra ABC, dấu sinh tồn, xét nghiệm. Lưu ý tụt huyết áp hay thiếu oxy.
- Hỏi và khám bệnh nhân; Nếu bệnh nhân buồn ngủ, cần phân biệt do đang trong giờ ngủ (nửa đêm) hay do tình trạng tăng áp lực nội sọ? Có do thuốc không? (thuốc hạ áp, an thần)
- Quan sát bệnh nhân, và hỏi điều dưỡng, người nhà, về các dấu hiệu động kinh kín đáo
- Chụp CT não khẩn không cản quang (để đánh giá xuất huyết, đột quỵ tái phát sớm, phù não...)
- Xem xét MRI để khảo sát động mạch, tìm đột quỵ mới, đột quỵ lan rộng, phù não; Doppler xuyên sọ hoặc CT mạch máu để khảo sát động mạch; EEG để chẩn đoán động kinh dưới lâm sàng.
4.2.2. Phù não và hiệu ứng choán chỗ
- Là vấn đề trong nhồi máu diện rộng, như nhồi máu lớn động mạch não giữa ảnh hưởng đến các hạch nền, thường cũng kèm tổn thương ĐM não trước và não sau, và nhồi máu tiểu não diện rộng; Quan trọng ở người trẻ, vì não không teo nên không có nhiều khoảng trống nội sọ như người lớn tuổi
- Theo dõi ghi nhận bất kỳ biến đổi thần kinh, giảm mức ý thức, tăng huyết áp, thở chu kỳ, nấc cụt, nhức đầu, bất thường dây sọ mới xuất hiện, và đồng tử (muộn).
4.2.2.I. Điều trị nội
- Quan trọng nhất là chăm sóc tốt + Tư thế đầu ≤ 150
+ Điều chỉnh ngay sốt, rối loạn điện giải, tăng đường huyết + Cân nhắc việc duy trì mức huyết áp tối ưu nhằm đảm bảo áp lực tưới máu não.
- Chưa ghi nhận được các bằng chứng có lợi của việc sử dụng corticoid.
- Liệu pháp thẩu thấu (mannitol) hiệu quả tạm thời cho một số trường hợp
+ Liều: mannitol 0,5-1g/kg truyền TM trong 30-60 phút, sau đó 0,25g/kg mỗi 6 giờ
+ Mục tiêu nâng áp lực thẩm thấu lên 10% nhưng không quá 315 mOsm
+ Kiểm tra áp lực thẩm thấu huyết thanh mỗi 12 giờ và ngưng mannitol nếu > 315 mOsm/L Dẫn lưu dịch não tủy bằng phẫu thuật mở não thất nếu có não úng thủy góp phần làm tăng áp lực nội sọ
4.2.2.2. Điều trị phẫu thuật
- Hội chẩn phẫu thuật sớm trong vòng 48 giờ đầu.
- Với nhồi máu diện rộng động mạch não giữa, xem xét phẫu thuật mở hộp sọ giải áp sớm (gồm mở lấy một phần xương sọ và rạch màng cứng)
- Với đột quỵ tiểu não, điều trị thích hợp là giải áp hố sau và có thể cắt bỏ phần nhu mô tiểu não bị hoại tử.
- Cần phải thảo luận với thân nhân về chất lượng sống sau khi phẫu thuật và khả năng tử vong
♦ Chỉ định phẫu thuật mở hộp sọ giải áp
Đột quỵ thiếu máu não thuộc chi phối động mạch não giữa (mức độ tin cậy A, nhóm I)
* Tuổi <60, và
* Có rối loạn ý thức hoặc tình trạng suy giảm ý thức tiến triển nặng dần.
* Có hiệu ứng chèn ép trên hình ảnh học não (phù não vượt quá 50% vùng chi phối động mạch não giữa và di lệch dường giữa), và
* Loại trừ rối loạn ý thức do các nguyên nhân khác (ví dụ như giảm tưới máu, hạ huyết áp, đột quỵ thiếu máu não tái phát, co giật do động kinh).
Nhồi máu tiểu não (mức độ tin cậy C, nhóm III)
* Khi có các dấu hiệu chèn ép thân não (ví dụ như tăng huyết áp, chậm nhịp tim, suy giảm ý thức tiến triển nặng dần, v.v...) và
* Có hiệu ứng choán chỗ trên hình ảnh học não, và
* Loại trừ rối loạn ý thức do các nguyên nhân khác.
Không hạn chế độ tuổi đối với nhóm bệnh nhân này, tuy nhiên bệnh nhân không nên đã bị tình trạng tàn phế nặng trước đột quỵ.
♦ Chống chỉ định phẫu thuật mở hộp sọ giải áp
Đột quỵ thiếu máu não thuộc chi phối động mạch não giữa
* Hai đồng tử dãn to và mất phản xạ có liên quan với tình trạng hôn mê, và không phải là do thuốc gây ra.
* Hiện diện đồng thời cả 4 yếu tố tiên lượng xấu sau:
- Tuổi > 50
- Ảnh hưởng thêm vùng chi phối của mạch máu khác
- Dãn đồng tử một bên
- Thang điểm đánh giá hôn mê Glasgow < 8
* Có các bệnh nặng khác kèm theo (suy tim nặng hay nhồi máu cơ tim, u không còn khả năng điều trị, v.v...)
* Bệnh nhân từ chối điều trị bằng phương pháp này qua trao đổi trực tiếp, qua giấy viết để lại, hoặc từ người được bệnh nhân ủy quyền.
Nhồi máu tiểu não
* Có dấu hiệu lâm sàng hay hình ảnh học của tình trạng thiếu máu thân não nặng, không hồi phục.
* Kèm theo có các bệnh nặng khác (xem phần đột quỵ thiếu máu não thuộc chi phối động mạch não giữa).
* Được biết hay cho rằng bệnh nhân từ chối điều trị bằng phương pháp này (xem phần đột quỵ thiếu máu não thuộc chi phối động mạch não giữa).
4.3. Điều trị phòng ngừa thứ phát
4.3.1. Thuốc chống huyết khối
4.3.1.1. Chống kết tập tiểu cầu
- Aspirin 81-325 mg: một lần một ngày hoặc
- Clopidogrel 75 mg: uống một lần một ngày
- Aspirin 25 mg/Dipyridamol loại giải phóng kéo dài 200 mg: 2 lần một ngày
- Cilostazol 100mg: 2 lần một ngày
- Aspirin + Clopidogrel trong những trường hợp đặc biệt:
+ Hẹp nặng động mạch nội sọ.
+ Đột quỵ nhẹ (NIHSS < 5) hoặc cơn thoáng thiếu máu não. Phối hợp thuốc nên được sử dụng trong thời gian ngắn (1-3 tháng) do có thể làm tăng nguy cơ xuất huyết não.
+ Chuẩn bị đặt stent động mạch cảnh.
4.3.1.2. Thuốc kháng đông
- Đột quỵ thiếu máu não do nguyên nhân từ tim cần được xem xét việc sử dụng các thuốc kháng đông.
- Đột quỵ liên quan đến rung nhĩ không do bệnh van tim nên được xem xét chỉ định các thuốc kháng đông thế hệ mới như: Dabigatran, Rivaroxaban, Apixaban. Các thuốc kháng đông mới có nhiều ưu điểm hơn so với thuốc kháng vitamin K (tham khảo thêm phác đồ điều trị kháng đông đối với bệnh nhân rung nhĩ).
4.3.2. Kiểm soát yếu tố nguy cơ
- Kiểm soát huyết áp: <140/90 mmHg hoặc < 130/80mmHg đối với bệnh nhân bệnh thận mãn hay đái tháo đường.
- Kiểm soát mức đường huyết: HbA1c < 7 %
- Dùng statin điều chỉnh lipid máu và bảo vệ thành mạch: atovastatin liều 20-40 mg/ngày, Rosuvastatin 10-20mg/ ngày. Mục tiêu LDL-c <100mg% hoặc <70mg% đối với bệnh nhân nguy cơ cao. Việc sử dụng statin nên được duy trì lâu dài (trừ khi bệnh nhân có các tác dụng phụ liên quan đến statin) bởi vì với mức LDL càng thấp, hiệu quả phòng ngừa đột quỵ sẽ càng lớn.
- Ngưng hút thuốc lá và uống ượu bia.
4.3.3. Điều trị can thiệp hẹp động mạch cảnh
Với bệnh nhân hẹp động mạch cảnh nặng (hẹp >70%) bên có triệu chứng: có thể lựa chọn phẫu thuật bóc tách nội mạc động mạch cảnh hoặc can thiệp nội mạch đặt stent. Trường hợp hẹp động mạch nội sọ, hiện tại chưa có bằng chứng cho thấy phương pháp can thiệp nội mạch hiệu quả hơn so với điều trị nội khoa tích cực
5. THEO DÕI VÀ TÁI KHÁM
5.1. Theo dõi
- Khám lâm sàng, đánh giá tri giác (điểm GCS), điểm NIHSS
- Kiểm tra sinh hiệu: mạch, huyết áp
- Lập kế hoạch chẩn đoán và điều trị.
- Phát hiện sớm và điều trị biến chứng.
5.2. Tái khám
- Xuất viện khi tình trạng bệnh nhân ổn định.
- Tái khám định kỳ.
- Điều trị phòng ngừa đột quỵ thứ phát.
LƯU ĐỒ XỬ TRÍ NHỒI MÁU NÃO CẤP
Phu luc 1: Thang điểm NIHSS (đánh giá mức độ nặng của đột quỵ)
Số TT | Điểm số | Nhập viện | Sau 24h | Ra viện | Sau 3 tháng | |
1A | Tri giác | 0 = Tỉnh 1 = Ngủ gà 2 = Lơ mơ 3 = Hôn mê | ||||
1B | Hỏi tháng và tuổi | 0 = Đúng cả 2 câu 1 = Đúng 1 câu 2 = Sai 2 câu | ||||
1C | Yêu cầu mở và nhắm mắt hoặc nắm chặt và thả bàn tay | 0 = Làm theo y lệnh đúng cả 2 1 = Làm theo y lệnh chỉ đúng 1 2 = Không làm theo y lệnh | ||||
2 | Vận nhãn | 0 = Bình thường 1 = Liệt 1 phần (gần như hay hoàn toàn mặt dưới) 2 = Liệt hoàn toàn(mặt trên và dưới) | ||||
3 | Thị trường | 0 = Bình thường 1 = Bán manh một phần 2 = Bán manh hoàn toàn 3 = Bán manh 2 bên | ||||
4 | Liệt mặt | 0 = Bình thường 1 = Liệt nhẹ 2 = Liệt 1 phần (gần như hay hoàn toàn mặt dưới) 3 = Liệt hoàn toàn(mặt trên và dưới) | ||||
5 | Vận động tay (duỗi thẳng tay 90° khi ngồi hoặc 45° khi nằm trong 10") | 0 = Không rơi, giử được trong 10" 1 = Hạ thấp xuống trước 10" 2 = Có kháng trọng lực một ít 3 = Rơi xuống không có lực kháng 4 = Không cử động KT = không thử được, cắt cụt chi hay cứng khớp | ||||
6 | Vận động chân (giữ chân vị trí 30° trong 10") | 0 = Không rơi, giữ được trong 5" 1 = Hạ thấp xuống trước 5" 2 = Có kháng trọng lực một ít 3 = Rơi xuống không có lực kháng 4 = Không cử động KT = không thử được,cắt cụt chi hay cứng khớp | ||||
7 | Thất điều chi | 0 = Không có 1 = Chỉ một chi 2 = Cả 2 chi KT = không thử được, cắt cụt chi hay cứng khớp | ||||
8 | Cảm giác | 0 = Bình thường 1 = Giảm nhẹ đến trung bình,vẫn có cản giác sờ 2 = Giảm nặng hoặc mất toàn bộ cảm giác | ||||
9 | Ngôn ngữ | 0 = Không mất vận ngôn 1 = Nhẹ đến trung bình, vẫn nêu được ý cơ bản 2 =Mất nặng, câu ngắn rời rạc, khó đoán được ý 3 = Câm hay mất ngôn ngữ toàn bộ | ||||
10 | Nói khó | 0 = Bình thường 1 = Nhẹ đến trung bình, lắp bắp vài từ khó hiểu 2 = Nặng, lắp bắp nhiều không hiểu được KT=Được đặt nội khí quản | ||||
11 | Triệt tiêu, mất chú ý | 0 = Không bất thường 1 = Trung bình, mất khi kích thích 2 bên cùng lúc 2 = Nặng, mất chú ý nửa bên, không nhận ra bàn tay | ||||
Tổng |
Phụ lục 2: THANG ĐIỂM RANKIN HIỆU CHỈNH
♦ Mức độ phục hồi các chức năng thần kinh được đánh giá bằng thang điểm Rankin hiệu chỉnh (mRS: modified Rankin). Điểm từ 0-6, điểm càng cao càng nặng.
- Điểm 0: Không triệu chứng.
- Điểm 1: Tàn phế tối thiểu, có khả năng hoạt động tự lập.
- Điểm 2: Tàn phế nhẹ, có thể làm một số việc và tự chăm sóc bản thân.
- Điểm 3: Tàn phế vừa, cần trợ giúp nhưng vẫn có thể tự đi lại.
- Điểm 4: Tàn phế nặng, không thể tự đi lại và phải phụ thuộc vào người khác.
- Điểm 5: Tàn phế trầm trọng. nằm một chỗ, rối loạn cơ vòng và cần chăm sóc đặc biệt.
- Điểm 6: Tử vong.
Phụ lục 3: TIÊU SỢI HUYẾT TĨNH MẠCH
Chỉ định của TPA
- Tuổi ≥ 18. Không có hướng dẫn sử dụng TPA cho trẻ em. Tuy nhiên với trẻ lớn, sử dụng TPA như với người trưởng thành.
- Chẩn đoán lâm sàng là đột quỵ thiếu máu não gây ra khiếm khuyết thần kinh.
- Bệnh nhân nhập viện trong cửa sổ thời gian từ 0-4,5 giờ đầu tính từ lúc khởi phát đột quỵ.
Chống chỉ định Chống chỉ đỉnh tuyêt đối
- Những trường hợp triệu chứng nhẹ và cải thiện nhanh chóng.
- Tiền sử có xuất huyết nội sọ.
- Triệu chứng gợi ý có xuất huyết dưới nhện.
- Trên phim CT có bất kì bằng chứng xuất huyết não..
- Khối u não, dị dạng động tĩnh mạch não (AVM) hoặc phình mạch có nguy cơ xuất huyết .
- Giảm đậm độ đáng kể hoặc hiệu ứng choáng chỗ trên CT trước điều trị.
- Đột quỵ cũ, phẫu thuật nội sọ, hoặc chấn thương sọ não nghiêm trọng trong 3 tháng gần đây.
- Phẫu thuật lớn trong vòng 14 ngày gần đây.
- Huyết áp tâm thu trên 185 mmHg không khống chế được.
- Huyết áp tâm trương trên 110 mmHg không khống chế được..
- Xuất huyết tiêu hóa hoặc xuất huyết hệ tiết niệu trong vòng 21 ngày gần đây.
- Chọc động mạch ở vị trí không thể ép được, hoặc chọc dịch não tủy. TPA không nên sử dụng trong những trường hợp này trong vòng 7 ngày, tuy nhiên, trên lâm sàng cần cân nhắc..
- Điều trị heparin trong vòng 48h có tăng PTT
- Tiểu cầu dưới 100000/mm3
- INR trên 1.7 hoặc có xuất huyết tạng.
Chống chỉ đỉnh tương đối
- Động kinh khi khởi phát đột quỵ.
- Đường máu dưới 50 mg/dL (2.8 mmmol/L) hoặc trên 400 mg/dL (22.2 mmol/L).
- Các rối loạn xuất huyết ở mắt hoặc các khuyết tật có thể xảy ra do xuất huyết.
- Nhồi máu cơ tim trong 6 tuần gần đây.
- Nghi ngờ tắc mạch nhiễm khuẩn hoặc viêm nội tâm mạc nhiễm khuẩn.
Những chống chỉ đỉnh trong cửa sổ thời gian từ 3 - 4,5 giờ.
- Tuổi trên 80.
- Dùng kháng đông đường uống, bất kể INR.
- Đột quỵ nặng, ví dụ NIHSS > 25 điểm hoặc tổn thương trên 1/3 vùng cấp máu
của động mạch não giữa trên CT không cản quang..
- Tiền sử cả đột quỵ và đái tháo đường





